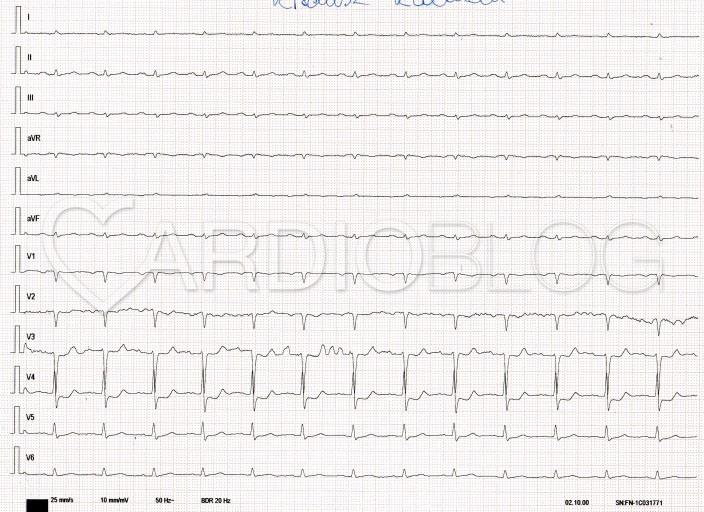
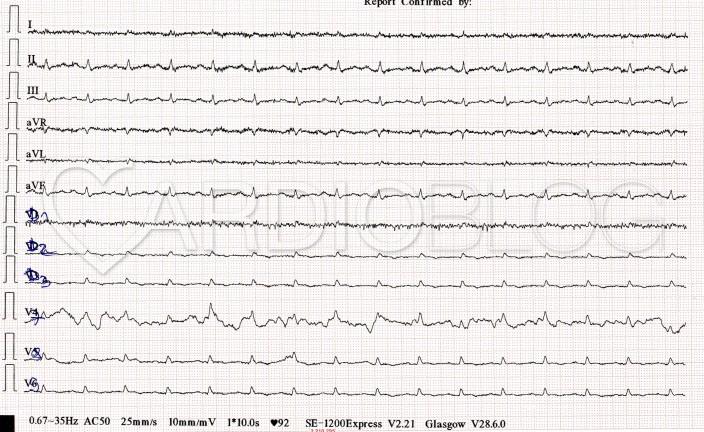
Milyen vizsgálatot végezzünk az emelt kardiovaszkuláris rizikójú, 75 év körüli betegnél, aki két órája fennálló dyspnoe miatt kerül SBO-ra mentőszállítással? Íme az SBO-ra érkezéskor készített EKG-ja:
- Újabb EKG-t
- Mellkas RTG-t
- Laboratóriumi vizsgálatot (pl. vérkép-, kálium, troponin-, digoxinszint meghatározására)
- Echocardiographiát
- Sürgős coronarographiát
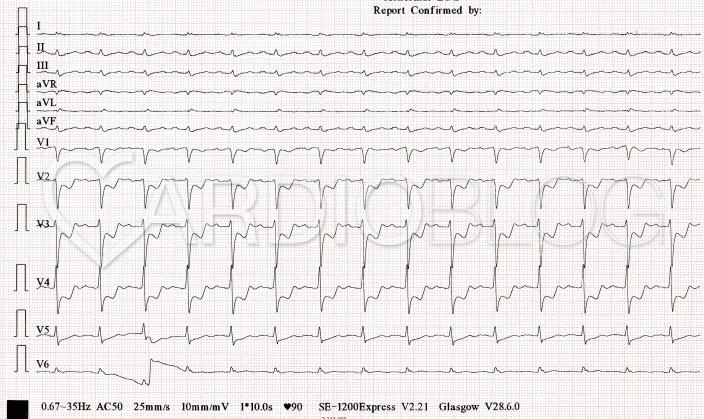
Íme egy órával a beteg érkezését követően készített kontroll EKG:
Ennek ismeretében vizsgálatot kérjünk?
- Újabb EKG-t
- Mellkas RTG-t
- Laboratóriumi vizsgálatot (pl. vérkép-, kálium, troponin-, digoxinszint meghatározására)
- Echocardiographiát
- Sürgős coronarographiát
Posterior STEMI
Az izolált hátsófali infarktus diagnózisa a gyakorlatlan szem számára nehéz lehet. A felsorolt vizsgálatok közül csaknem mindegyik segíthet a differenciálásban, csak az a kérdés, hogy az egyes eljárások melyik ellátóhelyen (mentő, SBO, belgyógyászati vagy kardiológiai osztály, PCI centrum) milyen időfaktorral állnak rendelkezésre, illetve, hogy vajon mindegyikre sürgősen szükség van-e.
Az keskeny QRS mellett megfigyelhető ST-depresszió lehetséges okait végigzongorázva: a hypokalaemiát és a digitalis túlhatást a relatíve rövid idő alatt jelentősen változó EKG-karakterisztika is valószínűtlenné teszi. Előbbiben a prominens U-hullámmal követett, lapos-, olykor invertálódó T-hullám mellett a kórosan megnyúlt QT, illetve QU lenne várható extrasystolékkal, változatos aritmiákkal. Digitalis intoxicatioban is számos, akár malignus ritmuszavar vagy vezetési zavar előfordulhat, de ott jellemzően rövid a QT és feltűnő az ST-depresszió sajkaszerű alakja főként azokban az elvezetésekben, ahol nagy az R-hullám.
A szívizom ischaemiára ezzel szemben jellemző az idő előrehaladtával változó EKG-kép. Ezért kell a felmerülő, potenciálisan magas időfaktorú kórképek verifikálásakor gyakran, akár 15 percenként is EKG-t készíteni.
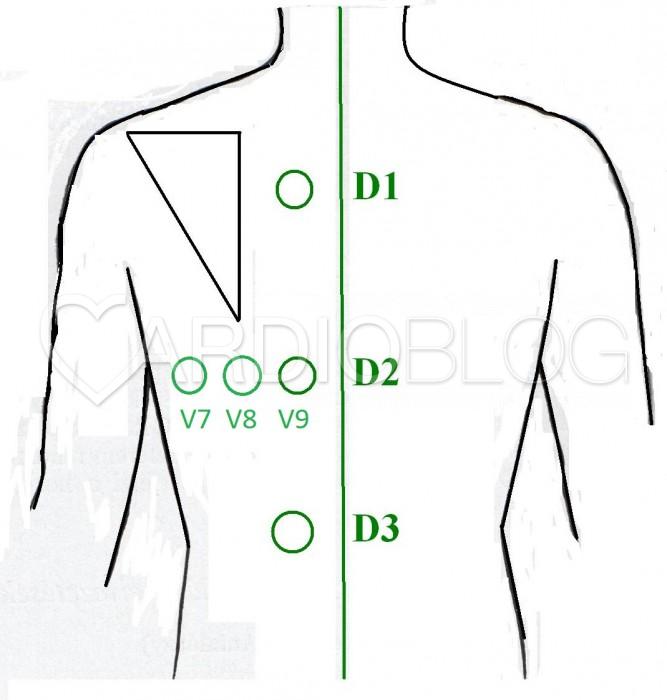
Ellentétben a demand ischaemiára (anaemia, thyreotoxicosis, sepsis stb. miatti tachycardia+/- stabil coronaria stenosis, BKH, stb) jellemző, de koszorúér ellátási területet nem lokalizáló (!!) ST-depresszióval, ami általában a V4-6 és az inferior elvezetésekben a legnagyobb, a posterior STEMI-ben V2-4 között látható a legnagyobb kitérésű ST-depresszió. Ezért ilyen mintázat esetén a kórképre mindaddig posterior STEMI-ként érdemes tekinteni, amíg valami más be nem bizonyosodik. Mivel a hátsó falnak nincsen a hagyományos, 12-elvezetéses EKG-n direkt reprezentációja, kiegészítő elvezetéseket szoktunk használni annak vizualizálására:
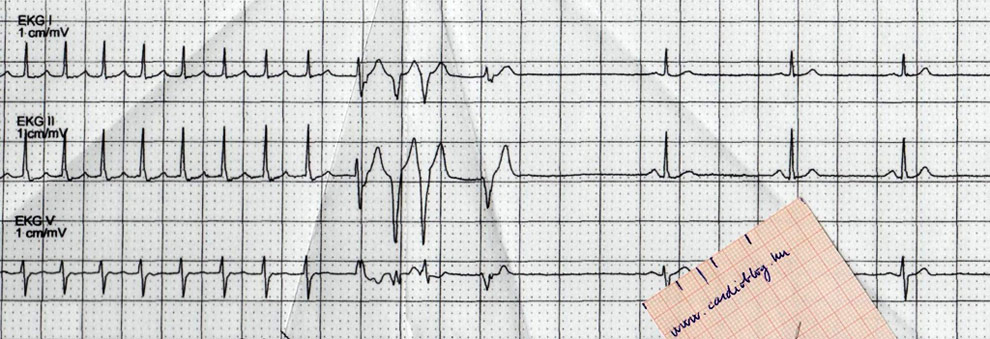
Íme a betegről a V7-9 és paravertebralis elvezetések segítségével készített EKG, ahol egy elvezetésben látható 0,5mm-es ST-eleváció is igen specifikusan és szenzitíven igazolja a posterior STEMI diagnózist. Fontos észben tartanunk, hogy az unipoláris elvezetések esetén egy hullám amplitúdóját jelentősen befolyásolja többek között az szív elektródától való távolsága és a köztük lévő szövetek vezetési tulajdonsága. Helyesebb lehet emiatt az abszolút nagyság helyett a többi hullám méretéhez viszonyítani. Íme a jelen esetünkben kiegészítő elvezetések segítségével készített görbe, melyen az ST-emeltség megmutatkozik:
Fontos azonban, hogy ha itt nem látunk ST-elevációt, akkor az nem zárja ki a posterior STEMI-t. Ilyenkor csak a tükörkép jelekből, a V2-4 elvezetésekben maximális mértékű reciprok ST-depressziókból tudunk a hátulsó ST-elevációra következtetni. Kevésbé látványos esetekben echocardiographia segíthet a korrekt diagnózis felállításában, azonban fontos, hogy egyértelművé váló esetekben ne késleltessük a beteg mielőbbi revascularisatioját az echocardiographia megszervezésével.
Idodalom:
- Rich MW, Imburgia M, King TR, Fischer KC, Kovach KL. Electrocardiographic diagnosis of remote posterior wall myocardial infarction using unipolar posterior lead V9. Chest. 1989;96(3):489–493.
- Van Gorselen EOF, Verheugt FWA, Meursing BTJ, Oude Ophuis AJM. Posterior myocardial infarction: the dark side of the moon. Neth Heart J. 2007;15(1):16–21.
- Perloff JK. The recognition of strictly posterior myocardial infarction by conventional scalar electrocardiography. Circulation. 1964;30(5):706–718.
- Oraii S, Maleki M, Abbas Tavakolian A, et al. Prevalence and outcome of ST-segment elevation in posterior electrocardiographic leads during acute myocardial infarction. J Electrocardiol. 1999;32(3):275–278.
- Brady WJ, Erling B, Pollack M, Chan TC. Electrocardiographic manifestations: acute posterior wall myocardial infarction. J Emerg Med. 2001;20(4):391–401.
- Taha B, Reddy S, Agarwal J, Khaw K. Normal limits of ST segment measurements in posterior ECG leads. J Electrocardiol 1998;31 Suppl:178-9.
- Wung SF, Drew BJ. New electrocardiographic criteria for posterior wall acute myocardial ischemia validated by a percutaneous transluminal coronary angioplasty model of acute myocardial infarction. Am J Cardiol 2001;87(8):970-4.
- Borja Ibanez, Stefan James, Stefan Agewall, Manuel J Antunes, Chiara Bucciarelli-Ducci, Héctor Bueno, Alida L P Caforio, Filippo Crea, John A Goudevenos, Sigrun Halvorsen, Gerhard Hindricks, Adnan Kastrati, Mattie J Lenzen, Eva Prescott, Marco Roffi, Marco Valgimigli, Christoph Varenhorst, Pascal Vranckx, Petr Widimský, ESC Scientific Document Group, 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC), European Heart Journal, Volume 39, Issue 2, 07 January 2018, Pages 119–177
-
Ischemic ST‐Segment Depression Maximal in V1–V4 (Versus V5–V6) of Any Amplitude Is Specific for Occlusion Myocardial Infarction (Versus Nonocclusive Ischemia) H. Pendell Meyers MD, Alexander Bracey MD , Daniel Lee MD , Andrew Lichtenheld MD , Wei J. Li MD , Daniel D. Singer MD , Zach Rollins BS , Jesse A. Kane MD , Kenneth W. Dodd MD , Kristen E. Meyers MEng , Gautam R. Shroff MD, MBBS , Adam J. Singer MD , and Stephen W. Smith MD