A következő két eset ugyanannak a klinikai szindrómának a két típusát mutatja be. Mi látható az EKG-kon? Mi ez a szindróma? Mi áll a háttérben? Mi a következő vizsgálóeljárás a feltételezett iránydiagnózisok igazolására?
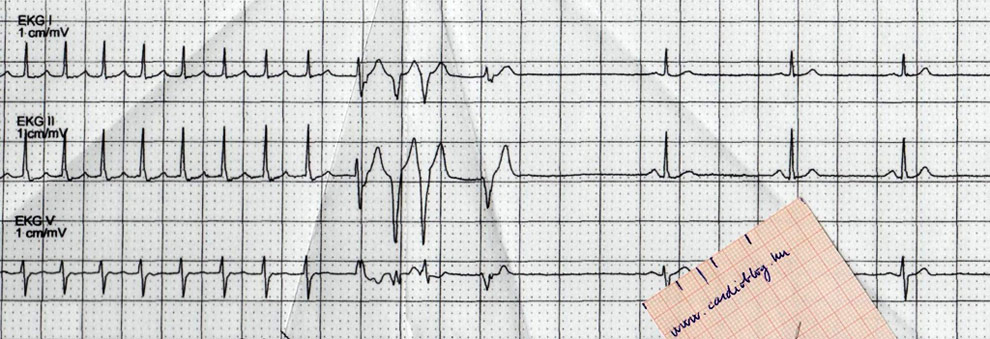
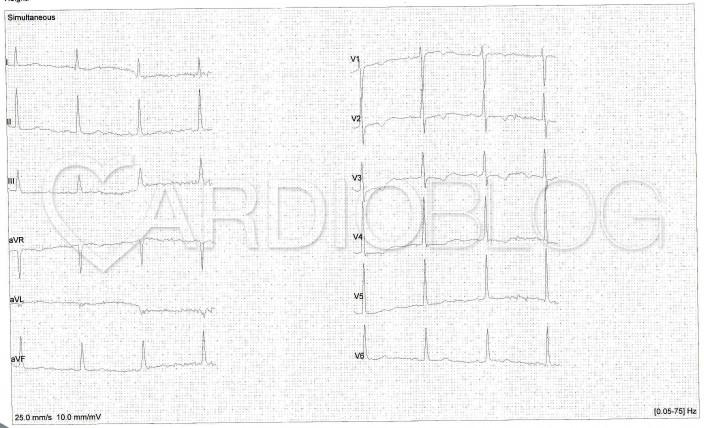
1. eset: a 70 éves férfi kórelőzményében ACE gátlóval kezelt hypertonia, statinnal kezelt hyperlipidaemia, 12 éve leszokott a dohányzásról. Az elmúlt héten kétszer érzett típusos angina pectorist, ami pihenésre 5 perc alatt szűnt. Háziorvosánál ez az EKG készült panaszmentes állapotában: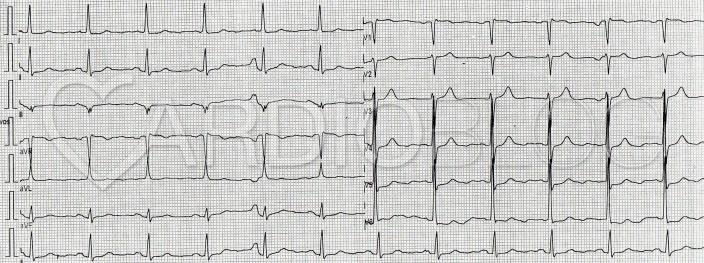
Háziorvosa béta blokkolót és acetilszlicilsavat kezdett és a jövő hétre kardiológiai ambulanciára előjegyezte. A beteg másnap újra jelentkezett háziorvosánál ismétlődő mellkasi panasza után. Aktuálisan ismét panaszmentes állapotában ez látszott az EKG-n:
Háziorvosa ezután mentővel SBO-ra utalta, ahol megfelelő időablakkal levett szívspecifikus necroenzimek troponinig bezárólag nem voltak emelkedettek, egyéb laborleletek sem mutattak kórosat. Echocardiographia érdemi eltérést, falmozgászavart nem igazolt.
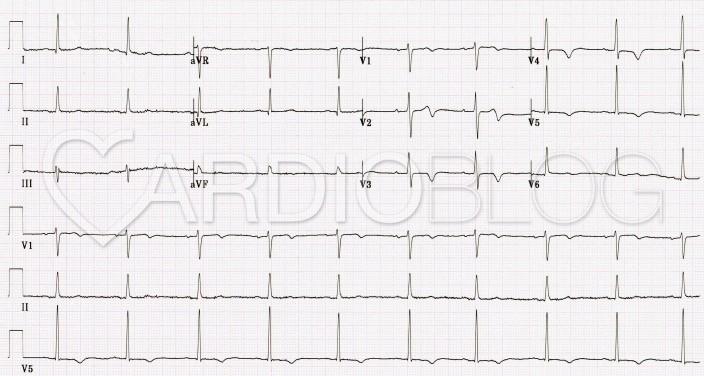
2. eset: 56 éves dohányzó nő, 3 éve ismert és ACE gátlóval kezelt hypertonia, oralis antidiabetikummal kezelt, diétával kevésbé követett 2-es típusú diabetes mellitus. Életében először a tegnapi napon érzett 10 perces, típusos angina pectorist. Háziorvosa SBO-ra utalta, ahol szívspecifikus necroenzimek troponinig bezárólag nem emelkedettek, enyhén emelkedett vércukorszinten kívül a laborleletek sem mutattak további kórosat. Echocardiographia normális méretű szívüregeket, még éppen nem kóros falvastagságú balkamrát vizualizál falmozgászavar, érdemi vitium, pericardialis fluidum, intracardialis thrombus, kóros áramlás nélkül, enyhe relaxatios zavarral.
Megoldásaitokat 2015. 01. 31-én éjfélig küldjétek az ekg.megfejtes@cardioblog.hu emailcímre! Írjátok meg azt is, milyen álnéven szeretnétek részt venni az értékes nyereményekért zajló versenyjátékban!
Wellens syndroma
Olvassuk most Appletini részletesen kifejtett megoldását, melyhez nincs is nagyon mit hozzátenni:
Eltérések szempontjából mindkét EKG-n tulajdonképpen kizárólag a T- hullámokon akadhat meg a szemünk. Az első páciens a mellkasi elvezetésekben mély, negatív T-hullámokat produkál, míg a második páciens esetében szintén T-inverzió (az előzőnél enyhébb mértékű), illetve a V2 elvezetésben bifázisos T-hullám figyelhető meg. Egyéb szignifikáns eltérés nem látható – mindez igen magas specificitással a Wellens szindrómára utal.
A Wellens szindróma klinikai diagnózis, lényegében megfelel a fent leírt EKG-képnek, oka a LAD kritikus, proximalis stenosisa, mely nagy kockázatot jelent extenzív anterior infarktusra. A tüneteket és az EKG-képet egy dinamikus csiki-csuki folyamat, a LAD elzáródása és spontán reperfúziója okozza. A LAD occlusio egy kvázi tranziens anterior STEMI-t eredményez, ennek klinikuma a típusos angina. Ha ebben az időszakban sikerül EKG-t készíteni a betegről, láthatjuk a tipikus ST-eltéréseket. Ebben az esetben azonban az ér magától (vagy esetlen aspirin hatására) megnyílik még a necrosis kialakulása előtt, és mire a páciensre panaszmentes állapotában tappancsok kerülnek, az ST-szakaszok is normalizálódtak, és már csak a bifázisos illetve negatív T-hullámok utalnak a korábbi elzáródásra. Amennyiben az ér ismét elzáródik, a T-hullámok látszólag normalizálódnak (pseudonormalizáció), melyet ST-eleváció követ, s amennyiben az állapot tartós marad (nincs spontán lízis vagy effektív prehospitális ellátás), a folyamat a típusos STEMI-be progrediál.
Összesítve a tények, melyek a szindrómára utalnak: betegeink anamnézisük alapján egyértelműen hajlamosak atherosclerosisra. Az EKG-k nem sokkal az anginát követően (a legelső EKG napokkal később készült, a T-hullámokon eltérés nem látható; a második a panaszoktól számított 1 napon belül, a többedik angina után, mély, negatív T-hullámok; a második páciens EKG-ja az első angina után, szintén 1 napon belül, bifázisos T), DE már panaszmentes állapotban készültek. A második beteg bifázisos T-hullámai jellemzik az A-típust, mely összességében ritkább, általában a kórkép kezdetén jelentkezik (illetve ha az angina vége és az EKG lehúzása között kevesebb idő telik el), majd idővel a B-típusba progrediál, ld. az első beteg negatív T-hullámai. A Wellens szindróma egyéb kritériumainak (a kardiális markerek nem emelkedettek – enyhe növekedés megengedett –, nincs patológiás Q-hullám, se R-redukció a precordialis elvezetésekben) is megfelelnek, így az említett életveszélyes kockázat miatt a következő lépés a coronarographia a stenosis igazolására
(VIGYÁZAT: terheléses EKG STEMI-hez vezethet!).
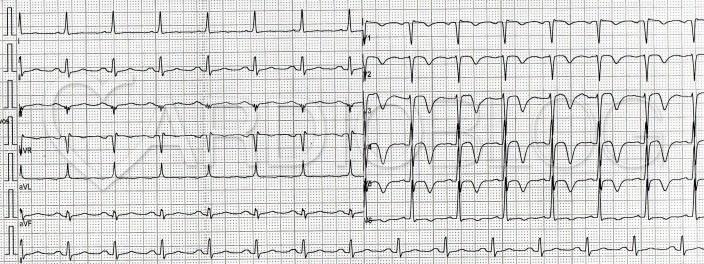
Most nézzük, mi történt a második beteggel, akinél ergomteriát végeztek első lépésben coronarographia helyett:
30 másodperc múlva anterior ST eleváció alakult ki V2-5-ig, ami miatt a vizsgálatot azonnal terminálták: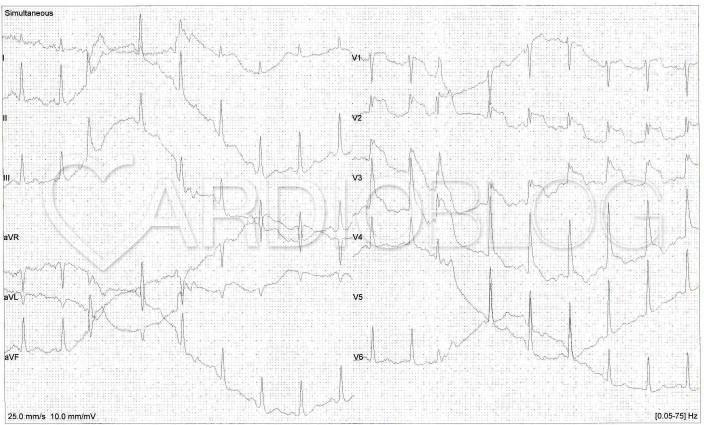
A harmadik percben már nem látható ST eleváció, csak ST depressio. Szépen megfigyelhető a szemünk előtt zajló LAD intermittáló claudicatioja (ami egyébként a Wellens sy. lényege):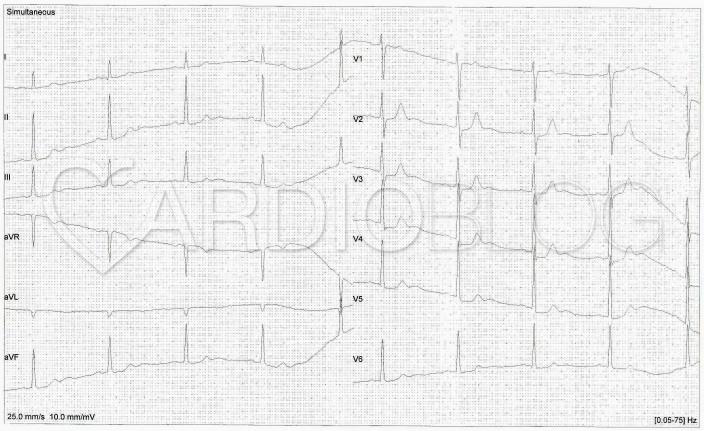
A 18. percben készített EKG pedig már olyan, mint amilyen a beteg felvételekor volt látható: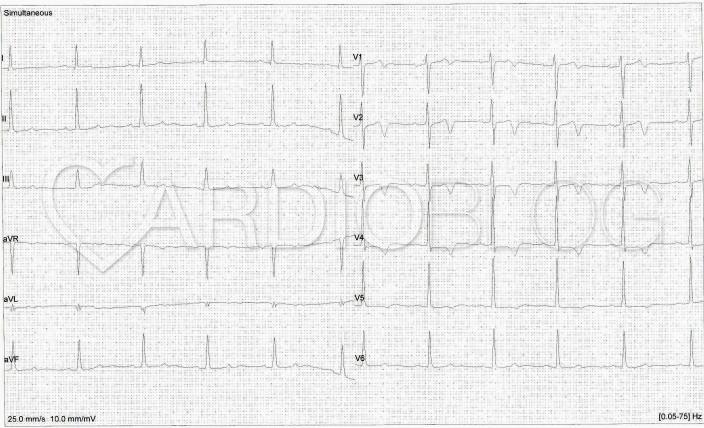
Szerencsére nem lett nagyobb baj. A sürgős coronarographia során talált LAD szűkület intervenciójával nagy anterior myocardiumtömeget mentettek meg.
Bechet így összegzi a képet:
Szerintem Wellens szindróma a megfejtés, a kritériuma:
- szimmetrikus és mély T hullám v2, v3-banvagy
- bifázikus T hullám v2, v3-ban
és
- izolelektromos vagy minimálisan (<1mm) elevált ST szakasz
- nincs praecordiális Q hullám [vagy R redukció- a szerk.]
- anginás panaszok a háttérben
- nem, vagy kicsit emelkedett laborértékek
- az ekg jelek panaszmentes állapotban láthatóak.
A kritériumokra ráillenek az ekg-k és a tünetek is,valamint az anamnezis is. (dohányzás, hyperlipidaemia, hypertonia/ diabetes, hypertonia, dohányzás). Az első betegnél a második EKG-n mély invertálódott T hullámok látszódnak v2, v3-ban,( a többi elvezetésben lévő negatív T lehet bal kamra strain jele, vagy a feltehetőleg majdnem teljesen okkludált LDA miatt) a második betegnél jól látszódnak a bifázisos T hullámok v2, v3 elvezetésekben.
A Wellens szindróma oka az LDA súlyos mértékű stenosisa, panaszok alatti ekg-n akár extensív anterior infarctus jelei is látszódhatnak, a wellens szindróma ekg jelei elmúlhatnak, és megint jelentkezhetnek periodikusan.
Szerintem coronaria angiogram készítése, és szoros observatio elengedhetetlen, illetve ha igazolódik a stenosis akkor revaskularizáció, és trobocytaaggregáció gátlás, OCT vizsgálat :-)
hullámokon akadhat meg a szemünk. Az első páciens a mellkasi
elvezetésekben mély, negatív T-hullámokat produkál, míg a második páciens
esetében szintén T-inverzió (az előzőnél enyhébb mértékű), illetve a V2
elvezetésben bifázisos T-hullám figyelhető meg. Egyéb szignifikáns eltérés nem
látható – mindez igen magas specificitással a Wellens szindrómára utal.
A Wellens szindróma klinikai diagnózis, lényegében megfelel a fent leírt EKG-
képnek, oka a LAD kritikus, proximalis stenosisa, mely nagy kockázatot jelent
extenzív anterior infarktusra. A tüneteket és az EKG-képet egy dinamikus csiki-
csuki folyamat, a LAD elzáródása és spontán reperfúziója okozza. A LAD
occlusio egy kvázi tranziens anterior STEMI-t eredményez, ennek klinikuma a
típusos angina. Ha ebben az időszakban sikerül EKG-t készíteni a betegről,
láthatjuk a tipikus ST-eltéréseket. Ebben az esetben azonban az ér magától
(vagy esetlen aspirin hatására) megnyílik még a necrosis kialakulása előtt, és
mire a páciensre panaszmentes állapotában tappancsok kerülnek, az ST-
szakaszok is normalizálódtak, és már csak a bifázisos illetve negatív T-hullámok
utalnak a korábbi elzáródásra. Amennyiben az ér ismét elzáródik, a T-hullámok
látszólag normalizálódnak (pseudonormalizáció), melyet ST-eleváció követ, s
amennyiben az állapot tartós marad (nincs spontán lízis vagy effektív
prehospitális ellátás), a folyamat a típusos STEMI-be progrediál.
Összesítve a tények, melyek a szindrómára utalnak: betegeink anamnézisük
alapján egyértelműen hajlamosak atherosclerosisra. Az EKG-k nem sokkal az
anginát követően (a legelső EKG napokkal később készült, a T-hullámokon
eltérés nem látható; a második a panaszoktól számított 1 napon belül, a
többedik angina után, mély, negatív T-hullámok; a második páciens EKG-ja az
első angina után, szintén 1 napon belül, bifázisos T), DE már panaszmentes
állapotban készültek. A második beteg bifázisos T-hullámai jellemzik az A-
típust, mely összességében ritkább, általában a kórkép kezdetén jelentkezik
(illetve ha az angina vége és az EKG lehúzása között kevesebb idő telik el), majd
idővel a B-típusba progrediál, ld. az első beteg negatív T-hullámai. A Wellens
szindróma egyéb kritériumainak (a kardiális markerek nem emelkedettek –
enyhe növekedés megengedett –, nincs patológiás Q-hullám, se R-redukció a
precordialis elvezetésekben) is megfelelnek, így az említett életveszélyes
kockázat miatt a következő lépés a coronarographia a stenosis igazolására
(VIGYÁZAT: terheléses EKG STEMI-hez vezethet!).